ChorioRétinopathie Séreuse Centrale « CRSC »
Alkteish M ; Houissa Jenaina ; Sekhsoukh.R
Université Mohammed Premier d’Oujda, Faculté de médecine et de pharmacie d’Oujda ; CHU Mohammed VI d’Oujda, Maroc ; Laboratoire d’Oto-Neuro-Ophtalmologie LRONO ; Reçu Le 19/10/2025 ; Accepté Le 08/11/2025 ; Disponible Sur Internet Le 09/11/2025 ; Doi
Sommaire
Généralités :
Introduction ……………………………………………………………… P 4
Épidémiologie ……………………………………………………………… P4
Anatomo-physio-pathologie………………………………………………………… P 4
Rappel anatomique …
Physiopathologie
Diagnostic ……………………………………………………………… P 5
Diagnostic positif « tableau clinique » …………………………………………… P 5
Signes fonctionnels
Signes physiques
Signes paracliniques
Diagnostic différentiel ……………………………………………………………… P7
Forme clinique ……………………………………………………………… P8
Évolution et complications…………………………………………………………… P8
Traitement ……………………………………………………………… P8
Moyens
Indication
Surveillance ……………………………………………………………… P8
Critères de surveillance
Rythme de surveillance
Pronostic ……………………………………………………………… P9
Médecine sociale ……………………………………………………………… P10
Impact psycho-socio-professionnel………………………………………………… P10
Aspect médico-légal ……………………………………………………………… P11
Conclusion ……………………………………………………………… P12
Arbre décisionnel ………………………………………………………………… P13
Introduction
La choriorétinopathie séreuse centrale (CRSC) est caractérisée par un décollement séreux localisé de la neurorétine (DSR), plus ou moins associé à des décollements de l’épithélium pigmentaire rétinien (EPR) au pôle postérieur, et une diffusion de liquide au travers d’une zone de faible résistance de l’EPR appelée « point de fuite ». La maladie a été initialement décrite par von Graefe en 1866, caractérisée par Maumenee puis par Gass et très tôt identifiée comme la conséquence d’une atteinte vasculaire hémodynamique de la choroïde.
La CRSC atteint plus fréquemment les hommes d’âge moyen. La prise de corticoïdes, l’exposition récente à un stress et une personnalité de type A (caractérisée par un surinvestissement professionnel et une forte exigence de soi) sont les facteurs de risque les plus reconnus de CRSC, mais d’autres facteurs favorisants sont progressivement identifiés.
Épidémiologie
De nombreuses CRSC sont probablement non diagnostiquées car non symptomatiques quand le DSR est extrafovéolaire. On estime que la CRSC est la quatrième maladie rétinienne en termes de fréquence, après la dégénérescence maculaire liée à l’âge (DMLA), la rétinopathie diabétique et l’occlusion de branche de veine rétinienne . L’incidence a été évaluée dans une région des États-Unis à environ 1/10 000 par an chez les hommes avec une forte dominance masculine et sex-ratio variant de 3:1 à 7:1. Initialement considérée comme une maladie de l’homme entre 30 et 40 ans, les études s’accordent à reconnaître un âge de diagnostic plus tardif entre 40 et 50 ans et un pic plus tardif (55 ans) quand il s’agit de femmes . Chez les patients de plus de 60 ans, le diagnostic différentiel avec une DMLA est parfois délicat. La maladie serait moins fréquente chez les AfroAméricains que chez les Hispaniques, Caucasiens et Asiatiques mais cette donnée reste à confirmer. En Asie, la sex-ratio est plutôt de 2 à 3.
Anatomo-physio-pathologie
La rétine est constituée de deux compartiments principaux :
– La rétine neurosensorielle : contient les photorécepteurs (cônes et bâtonnets).
– L’épithélium pigmentaire rétinien (EPR) : couche de cellules qui joue un rôle essentiel de barrière et de pompe métabolique.
– La choroïde, richement vascularisée, se situe sous la membrane de Bruch et nourrit l’EPR et les photorécepteurs.
Un déséquilibre entre perméabilité choroïdienne et fonction de pompe de l’EPR est au cœur de la CRSC.
Deux mécanismes principaux sont impliqués :
1. Dysfonction de l’épithélium pigmentaire (EPR) : perte de la polarité et réduction de son rôle de pompe à déshydratation.
Cela favorise l’accumulation de fluide dans l’espace sous-rétinien.
2. Hyperperméabilité choroïdienne : l’imagerie moderne (ICG, OCT-angiographie) montre une choroïde épaissie, hyperperméable,
avec une hyperpression choroïdienne → excès de fluide transsudé → soulèvement de l’EPR → accumulation de liquide sous-rétinien.
Diagnostic Clinique
A. Terrain : Homme jeune (25-45 ans), personnalité anxieuse. Rare chez la femme, sauf pendant la grossesse.
B. Signes fonctionnels : Baisse d’acuité visuelle brutale, unilatérale, modérée (6-9/10), scotome central relatif, métamorphopsies, micropsies, dyschromatopsie jaune-bleu, hypermétropisation.
C. Examen ophtalmologique : Décollement séreux rétinien (DSR) bien limité, clair, transparent, souvent centré sur la fovéa. ± Décollements de l’EPR.
D. Imagerie : Angiographie à la fluorescéine (point de fuite en “tache d’encre”), ICG (hyperperméabilité choroïdienne), OCT (soulèvement rétinien, épaississement choroïdien).
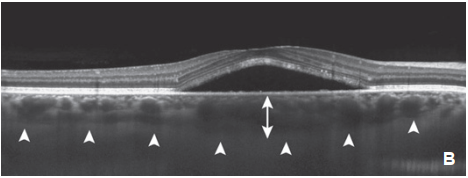
Figure 1. Choriorétinite séreuse centrale aiguë.
A. Image couleur d’un fond d’œil droit avec un décollement séreux rétinien du pôle postérieur (flèches).
B. OCT Imaging du même œil mettant en évidence le décollement séreux rétinien et une augmentation de l’épaisseur choroïdienne (têtes de flèches) rétro fovéolaire évaluée à 560 mm (flèche).
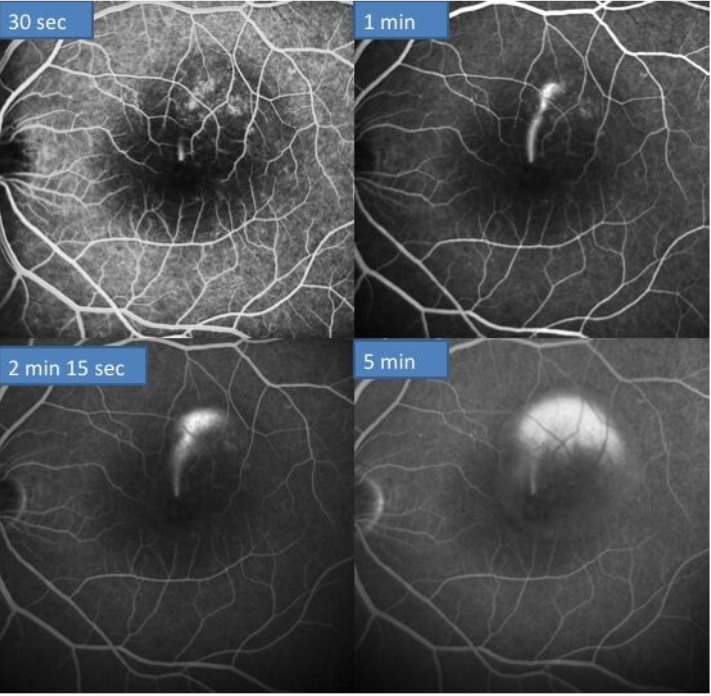
Figure 2. CRSC à la phase aigue chez un patient de 25 ans . L’acuité visuelle reste chifrée à 5/10 avec la perception de métamorphopsies . L’angiographie à la fluorescéine met en évidence une lésion hyperfluorescente dès les temps précoces avec une diffusion en (jet de vapeur) . Sur les temps tardifs , on observe une imprégnation ( pooling) de la bulle de DSR .
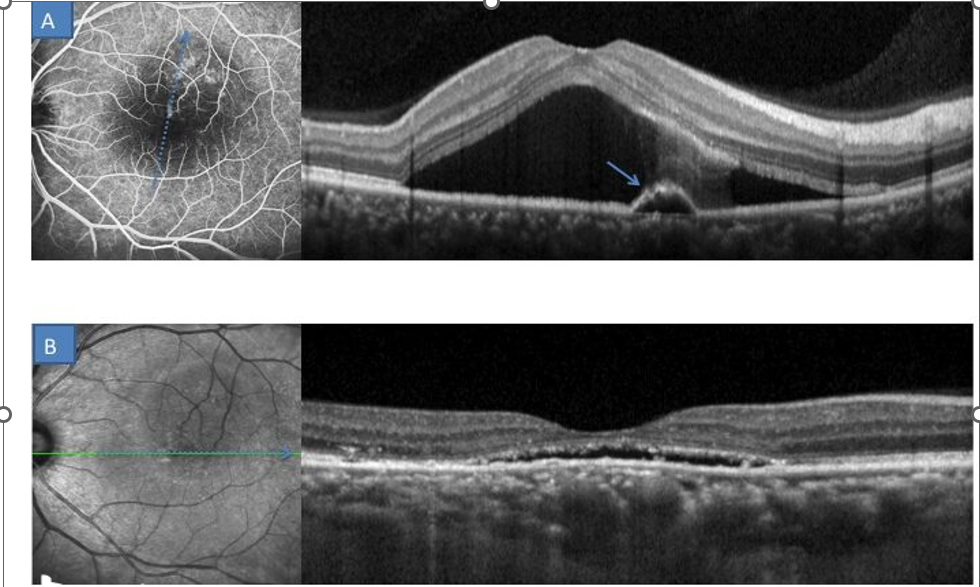
Figure 3 . A : à la phase aigue , on observe un DSR maculaire avec un petit DEP en supérieur de la fovéa correspondant au point de fuite observé en angiographie.
B : Après un mois d’évolution, on note une nette régression du DSR central.
Diagnostic différentiel
- Décollement séreux idiopathique du sujet jeune.
- Néovaisseaux choroïdiens occultes : La présence de NVC est suggérée par la présence d’hémorragies sous-rétiniennes et d’exsudats. L’angiographie ICG met en évidence les NVC occultes par une hyperfluorescence qui augmente au cours de la séquence, persistante au temps tardif, contrairement à l’hyperfluorescence présente dans la CRSC, maximale aux temps intermédiaires avec classiquement un effet Wash-out aux temps tardifs . Mais dans les cas de CRSC chroniques avec altération de l’EPR, la présence de NVC occultes, peu actifs, reste difficile à établir, Il peut également ne pas être aisé de distinguer une DMLA exsudative et une CRSC chronique chez un patient âgé. L’examen de l’œil controlatéral est alors essentiel. La présence de NVC d’un côté et l’absence de drusen dans l’œil controlatéral rendent peu probable le diagnostic de DMLA.
- Maladie de Vogt-Koyanagi-Harada : Il s’agit d’une uvéite postérieure ou d’une panuvéite caracté- risée par des DSR multiples. L’atteinte est bilatérale. Des signes
d’inflammation du vitré ou de la chambre antérieure sont souvent présents. Des signes généraux permettent également d’étayer le diagnostic : céphalées, hypoacousie, troubles des phanères et vitiligo .
- Autres ;
– Ischémie choroïdienne aiguë multifocale (HTA maligne, CIVD, pré-éclampsie).
– Vasculopathie polypoïdale.
Formes cliniques
1. Forme aiguë classique : la plus fréquente, unilatérale, spontanément résolutive.
2. Formes atypiques : bilatérales, à bascule, familiales.
3. Formes liées au terrain : grossesse, post-corticothérapie, syndrome de Cushing.
4. Formes chroniques : persistance >6 mois, récidives multiples, évoluant vers ERD.
Évolution et complications
– Guérison spontanée dans 80-90 % des cas (3 à 6 mois).
– Récidives fréquentes (30-50 %, surtout la 1ère année).
– Formes prolongées ou chroniques : atteinte bilatérale, métamorphopsies chroniques, atrophie progressive de l’EPR et perte visuelle.
Traitement
La CRSC aiguë résolutive ne nécessite souvent pas de traitement.
1. Surveillance en première intention.
2. Mesures générales : arrêt des corticoïdes, réduction du stress, correction des facteurs favorisants (HTA, apnée du sommeil, H. pylori).
3. Traitements spécifiques : photocoagulation laser (points de fuite extra fovéolaires persistants), thérapie photodynamique (PDT, vertéporfine) — traitement de choix des formes chroniques/récidivantes. Anti-VEGF ou inhibiteurs de la minéralocorticoïde (éplérénone, spironolactone) selon le cas.
Surveillance
CSC aiguë (première crise, <3-4 mois)
- Observation initiale car la majorité des cas se résolvent spontanément.
- Contrôles visuels et OCT :
- 1er contrôle : 4 à 6 semaines après le diagnostic.
- Ensuite : tous les 6 à 8 semaines si la récupération est progressive.
- Surveillance jusqu’à résolution complète du décollement séreux.
- Fluorescéine ou indocyanine peuvent être répétées si l’évolution est atypique ou si le diagnostic est incertain.
CSC chronique ou récidivante (>6 mois)
- Contrôles plus rapprochés pour éviter les séquelles :
- OCT mensuel ou tous les 2 mois pour suivre le liquide sous-rétinien.
- Angiographie si apparition de nouveaux points de fuite ou absence de résolution.
- Objectif : décider d’une thérapie active (PDT, laser, médicaments).
Pronostic
- Pronostic fonctionnel
- Évolution spontanée favorable dans la majorité des cas aigus :
- Dans 80 à 90 % des cas, la CSC résolut spontanément en 3 à 4 mois, avec récupération quasi complète de l’acuité visuelle.
- Les symptômes typiques sont : vision floue, métamorphopsies, scotome central.
- Récupération visuelle souvent complète, mais certaines séquelles peuvent persister :
- Légère diminution de l’acuité visuelle.
- Altérations du contraste ou de la vision des couleurs.
- Risque de chronicité
- CSC chronique : si le détachement persiste > 3 à 6 mois.
- Risque de dégradation visuelle permanente avec :
- Atrophie rétinienne.
- Altérations de l’épithélium pigmentaire.
- Plus fréquent chez les hommes de 30 à 50 ans et en cas de récidives multiples.
- Facteurs de mauvais pronostic
- Forme chronique ou récidivante.
- Détachement séreux étendu ou prolongé.
- Altérations de l’épithélium pigmentaire visibles à l’OCT ou à l’angiographie.
- Stress chronique, corticostéroïdes, hypertension, ou syndrome de Cushing.
Médecine sociale
Impact psychologique
- Stress et anxiété : la perte visuelle subite ou les métamorphopsies peuvent générer un stress important, renforçant parfois la CSC (facteur reconnu).
- Frustration et dépression légère : surtout dans les formes chroniques ou récidivantes où la récupération visuelle est incomplète.
- Perte de confiance visuelle : crainte de complications ou d’aggravation, pouvant entraîner une hypervigilance visuelle.
Impact social
- Limitations dans les activités quotidiennes : lecture, conduite, utilisation d’écrans, loisirs nécessitant une vision fine.
- Réduction de la participation sociale : certaines activités ou sorties peuvent être évitées par peur de la fatigue visuelle ou de la gêne.
- Isolement : dans les cas chroniques avec symptômes persistants ou récidives fréquentes.
Impact professionnel
- Diminution de la performance au travail : difficultés pour les tâches nécessitant vision fine, concentration ou précision visuelle (informatique, lecture, manipulation de petits objets).
- Absences ou réadaptation : consultations fréquentes ou traitement actif (photodynamique, laser) peuvent entraîner des absences.
- Choix professionnels limités : certaines professions nécessitant vision centrale parfaite (pilote, chirurgien, graphiste) peuvent être compromises.
Facteurs aggravants
- Stress chronique et pression professionnelle : reconnu comme facteur favorisant de CSC.
- Manque de soutien social ou familial : peut accentuer l’anxiété et la détresse psychologique.
- Récidives fréquentes ou forme chronique : impact plus durable sur qualité de vie.
Gestion psycho‑sociale
- Conseil psychologique ou thérapie brève : pour gérer l’anxiété et le stress.
- Information et éducation du patient : expliquer l’évolution spontanément favorable dans la plupart des cas.
- Adaptations professionnelles temporaires : pauses visuelles, éclairage adapté, travail à distance si possible.
- Techniques de relaxation / gestion du stress : yoga, méditation, sport, etc., qui peuvent aussi aider à réduire le risque de récidive.
Aspect médico-légal :
La CSC est une affection bénigne dans la majorité des cas, mais peut devenir chronique avec séquelles visuelles. Pour des démarches médico-légales (assurance, incapacité, accident du travail), il faut des preuves objectives :
- OCT maculaire montrant le décollement séreux ou les séquelles de l’EPR.
- Angiographie à la fluorescéine ou à l’indocyanine si nécessaire.
- Rapport ophtalmologique détaillé.
- Incapacité visuelle et invalidité ;
- Acuité visuelle : l’évaluation dépend de la vision de l’œil atteint et de l’œil sain.
- CSC aiguë : souvent pas d’incapacité permanente, récupération en quelques mois.
- CSC chronique ou récidivante : peut entraîner :
- diminution de la vision centrale,
- troubles de la perception des couleurs ou des contrastes,
- métamorphopsies persistantes.
- L’évaluation médico-légale peut donner lieu à une incapacité temporaire ou permanente, selon le cas.
- Responsabilité médicale
- Détection et suivi approprié : le médecin doit informer le patient sur :
- l’évolution naturelle de la CSC,
- les facteurs aggravants (corticoïdes, stress, hypertension).
- Retard dans le diagnostic ou le traitement : peut engager la responsabilité si la vision est compromise et que les soins standards n’ont pas été respectés.
- Documentation précise des consultations, examens et conseils est essentielle.
- Implications professionnelles et assurances
- Certaines professions nécessitant vision centrale parfaite (pilote, chirurgien, conducteur professionnel) peuvent être affectées.
- Déclaration auprès des assurances ou organismes de sécurité sociale peut être nécessaire pour indemnisation temporaire en cas de CSC aiguë.
- Dans les formes chroniques, la CSC peut être reconnue comme maladie invalidante, donnant droit à des adaptations professionnelles.
Conclusion
La CRSC est une maculopathie fréquente du sujet jeune, généralement bénigne.
Cependant, la chronicisation peut altérer durablement la fonction visuelle.
Les progrès de l’OCT et de l’ICG ont amélioré la compréhension et la prise en charge.
La PDT reste le traitement de référence des formes chroniques, et une surveillance régulière est essentielle.
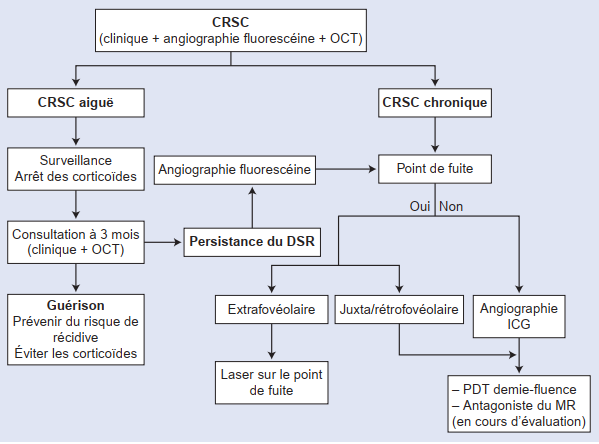
Figure 4. Arbre décisionnel. Stratégie thérapeutique. CRSC : choriorétinite séreuse centrale ; OCT : optical coherence tomography ; DSR : décollement séreux de la rétine ; ICG : indocyanine green ; PDT : photothérapie dynamique ; MR : minéralocorticoïde
