Amblyopie
Achergui W;; Sekhsoukh.R
Université Mohammed Premier d’Oujda, Faculté de médecine et de pharmacie d’Oujda ; CHU Mohammed VI d’Oujda, Maroc ; Laboratoire d’Oto-Neuro-Ophtalmologie LRONO ; Reçu Le 22/10/2025 ; Accepté Le 08/11/2025 ; Disponible Sur Internet Le 09/11/2025 ; Doi
Sommaire
Généralités : ……………………………………………………………… P4
Introduction ……………………………………………………………… P4
Définition ……………………………………………………………… P4
Intérêt ……………………………………………………………… P4
Objectifs pédagogiques «………………………………………………………….. P4
Épidémiologie ……………………………………………………………… P5
Anatomo-physio-pathologie………………………………………………………… P5
Rappel anatomique ……………………………………………………………… P5
Rappel physiologique……………………………………………………………… P5
Physiopathologie ……………………………………………………………… P6
Diagnostic ……………………………………………………………… P7
Diagnostic positif « tableau clinique » …………………………………………… P7
Circonstance de découverte ………………………………………………………… P7
Anamnèse ………………………………………………………………………. P8
Examen physique…………………………………………………………………… P8
Paraclinique…………………………………………………………………………… P9
Diagnostic différentiel ……………………………………………………………… P12
Forme clinique ……………………………………………………………… P13
Évolution et complications…………………………………………………………… P14
Étiologie ……………………………………………………………… P15
Traitement ……………………………………………………………… P18
But ……………………………………………………………… P18
Moyens ……………………………………………………………… P19
Modalités de traitement……………………………………..……………………… P19
Surveillance ……………………………………………………………… P24
Critères de surveillance……………………………………………………………… P24
Rythme de surveillance……………………………………………………………… P24
Pronostic ……………………………………………………………… P25
Médecine sociale ……………………………………………………………… P26
Impact psycho-socio-professionnel………………………………………………… P26
Aspect médico-légal ……………………………………………………………… P26
Prévention et programme de santé………………………………………………… P26
Conclusion ……………………………………………………………… P27
Points à retenir……………………………………………………………… P28
Généralités :
Introduction :
Définition :
L’amblyopie est définie comme une diminution plus ou moins sévère de la fonction visuelle, secondaire à une altération précoce de l’expérience visuelle. Elle est le plus souvent asymétrique et résulte d’une privation d’image et/ou perturbation du lien binoculaire, avec ou sans anomalie anatomique détectable de l’œil ou des voies visuelles.
On distingue classiquement :
-L’amblyopie fonctionnelle : liée à une absence de stimulation visuelle adéquate sans lésion organique visible, -L’amblyopie organique : consécutive à une atteinte anatomique identifiable.
Intérêt :
Dépistage précoce et prise en charge adaptée durant la période critique de plasticité cérébrale pour prévenir des séquelles visuelles irréversibles.
Objectifs pédagogiques :
– Reconnaître les différents types d’amblyopie
– Savoir effectuer le diagnostic clinique et paraclinique
– Connaître les modalités thérapeutiques et la surveillance
– Comprendre l’importance de la plasticité cérébrale et de la période critique
Epidémiologie :
Prévalence mondiale : Environ 1 à 5 % de la population. Elle varie selon les populations et les critères de dépistage.
Types d’amblyopies et fréquence :
- Amblyopie anisométropique : 40 à 60% des cas.
- Amblyopies strabique : 25 à 40% des cas.
- Amblyopie par privation : < 5 à 10% des cas .
Anatomo- physio-pathologie :
Rappel anatomique :
La lumière entre par la cornée et le cristallin, puis atteint la rétine.
La fovéa est la zone centrale de la rétine, responsable de la vision fine.
L’information passe par le nerf optique, le chiasma, puis le cortex visuel (occipital).
Le cortex visuel organise les signaux en colonnes pour chaque œil et peut se modifier pendant l’enfance (plasticité).
Rappel physiologique :
À la naissance, les connexions neuronales entre les yeux et le cortex visuel primaire (V1) sont relativement symétriques et équivalentes.
Durant les premières années de vie (période critique, jusqu’à 6-8 ans environ), les expériences visuelles façonnent la maturation des voies visuelles par des mécanismes de compétition et d’élagage synaptique.
Les neurones corticaux se spécialisent selon les signaux visuels qu’ils reçoivent. Les connexions inefficaces sont éliminées, tandis que celles qui transmettent une information cohérente et fréquente sont renforcées.
Physiopathologie :
L’amblyopie est une déficience visuelle unilatérale (ou parfois bilatérale) qui s’installe durant la période critique du développement visuel, en l’absence de lésion organique majeure. Elle résulte d’un déséquilibre de la stimulation visuelle entre les deux yeux pendant la petite enfance, période durant laquelle le système visuel est encore immature et hautement plastique.
Déséquilibre de l’expérience visuelle :
Lorsque l’un des yeux fournit une information sensorielle de qualité inférieure, il devient désavantagé dans cette compétition neuronale. Ce déséquilibre peut avoir plusieurs causes :
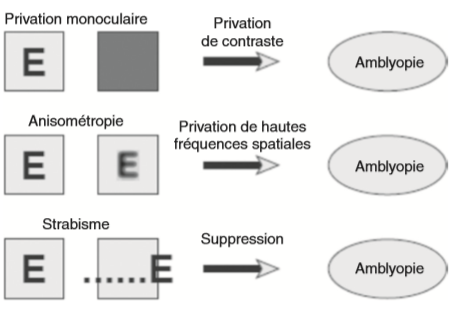
- Privation visuelle : due à une cataracte congénitale, ptosis, opacité cornéenne… → l’œil n’apporte quasiment aucun input visuel.
- Anisométropie : différence importante de réfraction entre les deux yeux (ex. : hypermétropie unilatérale) → l’image issue d’un œil est floue de façon chronique.
- Strabisme : le cerveau reçoit deux images trop différentes en position → il supprime (inhibe) activement l’image de l’œil dévié pour éviter la diplopie.
Dans ces situations, l’activité neuronale corticale liée à l’œil « pénalisé » diminue progressivement, au profit de l’œil dominant.
Conséquences neurodéveloppementales :
Le cortex visuel développe une dominance anormale pour l’œil sain.
Les colonnes de dominance oculaire dans V1, normalement équilibrées entre les deux yeux, deviennent asymétriques : celles associées à l’œil amblyope sont réduites voire atrophiées.
Les processus normaux de croissance neuronale de formation et stabilisation synaptique et de régression des connexions exubérantes sont perturbés, créant un réseau neuronal anormal en faveur de l’œil sain.
Notion de plasticité cérébrale :
Cette organisation anormale peut être réversible si une prise en charge est initiée tôt, grâce à la plasticité cérébrale importante dans l’enfance.
La rééducation (occlusion de l’œil sain, correction optique, rééducation visuelle…) vise à forcer l’utilisation de l’œil amblyope, stimulant ainsi ses connexions corticales.
Bien que la plasticité diminue avec l’âge, elle ne disparaît jamais totalement, et des améliorations sont encore possibles à l’adolescence ou même à l’âge adulte, bien que plus limitées.
Diagnostic :
Diagnsotic Positif :
Circonstance de découverte :
Dépistage : préscolaire , scolaire
Signes visuels , strabisme.
Dépistage systématique : l’Association francophone de strabologie et d’ophtalmologie pédiatrique en 2019, conseille un examen ophtalmologique avec cycloplégie entre 12 et 15 mois s’il existe des facteurs de risque personnels ou familiaux :
- Antécédents familiaux au 1er degré d’amétropie forte apparue dans la petite enfance, de strabisme, de nystagmus ou d’amblyopie
- Prématurité < 37 semaines et/ou petit poids de naissance < 2 500 g
- Souffrance neurologique néonatale et séquelles ultérieures (insuffisant moteur cérébral, retard psychomoteur)
- Anomalies chromosomiques, notamment la trisomie 21
- Craniosténoses et malformations de la face
- Exposition toxique durant la grossesse (tabac, alcool, cocaïne)
- Pathologie générale avec atteinte oculaire ou neuro- ophtalmologique potentielle .
- Autres handicaps neurosensoriels.
Anamnèse :
Motif de consultation : Baisse de l’acuité visuelle d’un œil ? Depuis quand ? Dépistage systématique ? Strabisme visible ? Plainte d’un parent ou de l’enseignant chez l’enfant
Antécédents ophtalmologiques : Correction optique déjà portée ? (lunettes, lentilles) Strabisme connu ? Déjà opéré ? Antécédents de pathologie oculaire (cataracte congénitale, ptosis, traumatisme, chirurgie…) Traitements antérieurs de l’amblyopie ? Évolution de la vision : amélioration, stagnation, régression ?
Antécédents personnels et familiaux : Prématurité ? Souffrance néonatale ? Retard de développement psychomoteur ? Antécédents familiaux de strabisme, amblyopie, amétropie, pathologies héréditaires oculaires ?
Signes fonctionnels (selon l’âge) .
Examen physique : complet , comparatif , bilatéral , sous anesthésie générale si nécessaire.
Examen de l’acuité visuelle
AV monoculaire ,avec correction (de loin et de près) .
L’amblyopie est suspectée si différence ≥ 2 lignes entre les deux yeux.
La mesure dépend de l’âge et du derges de coopération.
Réfraction objective et subjective
Réfraction cycloplégique obligatoire ,surtout chez l’enfant :
- Cyclopentolate 0,5 % : instillée 55, 50 et 45 minutes avant l’examen réfractif
- Aatropine à 0,5 % : utilisée entre 3 et 12 ans ,matin et soir pendant 5 à 10 jours avant l’examen .
- Atropine 1% : utilisée après 12 ans : 1 %, exceptionnellement , notamment si la valeur mesurée sous cyclopentolate est imprécise et fluctuante .
Réfraction subjective : selon l’âge et la coopération.
Si âge pré-verbal :
Inspection : absence d’alternance de fixation , l’enfant ne passe pas spontanément à l’œil controlatéral lorsque le premier est occlus -> signe d’amblyopie unilatérale sévère.
Test de fixation et poursuite : observation de la capacité de l’enfant à fixer et suivre un objet lumineux ou contrasté.
Réflexe de clignement à la lumière : réaction de l’enfant à une source lumineuse vive.
Test de préférence visuelle (gratings de Teller) : utilisation de cartes avec des bandes contrastées pour déterminer la discrimination visuelle.

Signe de la toupie : l’enfant peut tourner la tête lorsqu’un objet est présenté devant l’œil atteint afin d’utiliser préférentiellement son œil sain.
Occlusion alternée : Réaction de défense à l’occlusion de l’œil sain .
Étude des reflets pupillaires :
Elle permet d’évaluer la symétrie de la fixation et la présence d’un strabisme ou d’une anisométropie :
Réflexe photomoteur direct et consensuel : renseigne sur l’intégrité de la voie afférente et efférente.
Test des reflets cornéens (test de Hirschberg) : permet de dépister un strabisme.
Test de Bruckner : recherche une asymétrie de réflexion pupillaire, évocatrice d’une différence de réfraction, d’une opacité des milieux ou d’un strabisme.
Examen de la motilité oculaire :
A la recherche d’un strabisme , facteur contributif majeur de l’amblyopie .
Segment antérieur :
Recherche d’une cause organique pouvant induire un privation visuelle :
- Opacités cornéennes.
- Cataracte congénitale.
- Ptosis congénital.
Tonus oculaire :
Pour éliminer un glaucome congénital .
Segment postérieur :
Exclure une pathologie rétinienne congénitale
Examens paracliniques :
Ces examens peuvent retrouver une anomalie organique qui n’était pas évidente initialement , mais ne sont pas faciles à réaliser en l’absence de coopération des enfants.
OCT maculaire et papillaire :
Permettent une évaluation des couches rétiniennes et du nerf optique.
Utiles pour éliminer une pathologie rétinienne ou maculaire congénitale.
Les potentiels évoqués visuels :
Explorent la fonction du nerf optique et des voies visuelles rétro-bulbaires.
Montrent des réponses altérées en cas d’anomalies du nerf optique ou du tractus visuel alors qu’ils sont normaux dans l’amblyopie purement fonctionnelle.
Utile surtout chez l’enfant en bas âge ou peu coopérant.
Electrorétinogramme (ERG):
Mesure l’activité électrique de la rétine en réponse à une stimulation lumineuse.
Permet de différencier une amblyopie fonctionnelle d’une atteinte rétinienne organique.
Sensibilité aux contrastes :
Explore la qualité de la vision au delà de la simple acuité visuelle .
Permet la détection plus sensible de la déficience visuelle qu’un simple test d’acuité.
La diminution de la sensibilité aux contrastes est caractéristique de l’amblyopie fonctionnelle .
Diagnostic différentiel :
-Pathologies rétiniennes :
Dystrophie maculaire, colobome rétinien, maladie de Stargardt, rétinopathie pigmentaire, toxoplasmose cicatricielle
Signes évocateurs : Réduction souvent bilatérale de l’acuité visuelle , fond d’œil anormal ou douteux, antécédents familiaux.
-Atrophie optique (congénitale, post-névrite, toxique, traumatique), hypoplasie du nerf optique :
Signes évocateurs : Pâleur papillaire, PEV altérés, fond d’œil pathologique.
-Opacité des milieux :
Cataracte congénitale ou unilatérale , lenticonus , leucome cornéen.
Signes évocateurs : Opacité du cristallin ou de la corné entrainant une privation visuelle ,Reflexe pupillaire anormal, leucocorie, baisse visuelle dès la petite enfance
-Glaucome congénital ou infantile :
Signes évocateurs : Hypertonie oculaire , corné trouble , buphtalmie , photophobie , larmoiment , atrophie du nerf optique visible au fond d’œil .
-Défaut de fixation centrale :
Nystagmus congénital , troubles oculomoteurs , paralysies oculaire .
Signes évocateurs : Absence de fixation centrale stable , instabilité du regard, mauvaise poursuite
– Simulations ou conversions (rare chez l’enfant) :Baisse visuelle sans substrat organique ni amblyopie fonctionnelle,Incohérence des tests, comportement paradoxal.
Formes cliniques :
- Amblyopie unilatérale
- Amblyopie bilatérale
- Amblyopie avec nystagmus
Évolution et complication :
Évolution :
Sans prise en charge précoce, l’amblyopie tend à persister à l’âge adulte.
La baisse d’acuité visuelle devient alors définitive et irréversible.
L’œil amblyope reste fonctionnellement faible, même si l’anatomie oculaire est normale.
L’évolution dépend de la cause et de la précocité du traitement
Amblyopie par strabisme ou anisométropie : améliorable si traitée avant 6–8 ans.
Amblyopie par privation (cataracte, ptosis) : pronostic souvent plus réservé.
Complications
Fonctionnelles :
Perte définitive de la vision unilatérale si absence de traitement.
Risque majeur en cas d’atteinte de l’œil sain → véritable handicap visuel.
Mauvaise perception de la profondeur (atteinte de la vision binoculaire et stéréoscopique).
Retard psychomoteur ou scolaire possible chez l’enfant en cas de amblyopie sévère bilatérale.
Psychologiques et sociales :
Trouble de l’estime de soi chez l’enfant (port du cache, difficultés scolaires).
Gêne esthétique en cas de strabisme associé.
Difficultés dans certains métiers exigeant une vision binoculaire fine (pilote, chirurgien, conducteur…).
Risque de récidive :
Une rechute est possible après arrêt très précoce du traitement, surtout avant 8 ans.
Nécessité d’une surveillance prolongée jusqu’à la fin de la période de plasticité visuelle.
Diagnostic étiologique :
Amblyopie par privation (ou amblyopie) organique :
C’est la forme la plus sévère et la plus difficile à récupérer.
Elle est due à une privation partielle ou totale de la stimulation visuelle sur la rétine pendant la période critique du développement visuel .
Cette privation empêche la maturation normale des connexions neuronales entre la rétine et le cortex visuel.
Mécanismes physiopathologique :
- Obstruction du trajet lumineux vers la rétine : absence de formation d’une image nette sur la fovéa.
- Absence de stimulation visuelle efficace : perturbation du développement des voies visuelles afférentes.
- Suppression corticale secondaire : le cortex visuel correspondant à l’œil atteint ne reçoit plus de stimulation et se développe de manière insuffisante.
Causes principales :
- Opacités des milieux : Cataracte congénitale (unilatérale ou bilatérale) , persistance hyperplasique du vitré primitif (PHPV), Leucomas cornéens congénitaux (aniridie, dystrophies cornéennes sévères).
- Obstruction mécanique de l’axe visuel : Ptosis sévère (obstruant l’axe visuel) ,Hémangiome palpébral provoquant un ptosis mécanique
- Anomalies intraoculaires graves :Glaucome congénital , Rétinoblastome (masse intraoculaire bloquant la vision)
Amblyopie anisométropique :
Elle est due à une anomalie de réfraction non corrigée pendant la période critique du développement visuel.
Types :
- Amblyopie anisométropique : due à une différence significative de réfraction entre les deux yeux, empêchant le développement symétrique de la vision binoculaire.
- Amblyopie isométropique : due à une forte amétropie bilatérale non corrigée (ex : hypermétropie forte, myopie forte, ou astigmatisme élevé).
Facteurs de risque :
- Hypermétropie > +3.50 D → risque d’amblyopie bilatérale
- Myopie > -6.00 D
- Astigmatisme > 1.50 D d’anisométropie ou > 2.50 D en bilatéral
Amblyopie strabique :
L’amblyopie survient lorsqu’un strabisme non compensé entraîne une suppression de l’image d’un œil pour éviter la diplopie.
Types :
- Strabisme unilatéral précoce : Si un œil est constamment dévié, il est exclu de la vision binoculaire, entraînant une suppression corticale et donc à une amblyopie.
- Microstrabisme : Un léger strabisme ( <10 dioptries prismatiques) parfois cliniquement discrète mais suffisante pour induire une suppression monoculaire.
Facteurs de risque :
- Strabisme convergent précoce (ésotropie infantile)
- Strabisme accommodatif lié à une hypermétropie non corrigée.
Cas particuliers :
Amblyopie toxique ou nutritionnelle :
Rare chez l’enfant.
Observée dans le contexte des carences sévères (alcoolisme maternel, malnutrition, déficits en vitamine B12)
Mécanisme : dégénérescence des voies optiques ou une atteinte métabolique des cellules ganglionnaires.
Amblyopie d’origine neurologique :
Secondaire à des atteintes cérébrales ou des anomalies congénitales affectant les voies visuelles :
- Hydrocéphalie
- Tumeurs intracrâniennes ( chiasmatiques , optiques )
- Hypoplasie du nerf optique.
Le déficit est alors d’origine centrale, parfois associé à d’autres signes neurologiques.
Traitement :
Buts :
Traiter la cause de l’amblyopie
Obtenir une iso-acuité entre les 2 yeux.
Eviter les rechutes et les amblyopies à bascules
Moyens thérapeutiques:
Correction optique :
Totale sous cycloplégie.
Peut parfois suffire à améliorer l’acuité visuelle.
Par des verres correcteurs ou de lentilles de contact, notamment en cas d’anisométropie importante.
Occlusion optique :
- Sur peau : par pansement occlusif, la méthode de référence ; évite toute compétition entres les 2 yeux
- Par bandeau ;
- Sur lunettes : film opaque ou translucide brouillant complètement la vision ou par patch.


Les pénalisations :
- Optiques : surcorrections hypermétropiques de + 3,00D sur l’œil sain.
- Pharmacologiques : instillation d’atropine pour flouter la vision de l’œil sain.
- Association des 2 techniques.
Les filtres calibrés (Ryser/Bangerter) :
Filtre posé sur le verre de l’œil sain , réduisant partiellement la vision.
Alternative esthétique et bien tolérée dans les amblyopie légères à modérées.
Traitement chirurgical :
Traitement de la cause organique.
Modalités de TTT :
Phase d’attaque :
En cas d’amblyopie modérée ou sévère, le traitement initial repose sur une occlusion totale et permanente du bon œil.
L’enfant doit ainsi oublier la vision de son bon œil.
Principes :
Le pansement doit être hermétiquement collé , porté jour et nuit pansement servant à l’occlusion devra être changé quotidiennement (idéalement le matin au réveil).
La durée initiale de ce traitement est d’une semaine par année d’âge avant le premier contrôle (par exemple à quatre ans : quatre semaines d’occlusion totale avant le premier contrôle).
Cette occlusion sera ensuite poursuivie jusqu’à l’isoacuité.
Critères d’arrêt du traitement d’attaque :
- Isoacuité atteinte ou inversion de l’amblyopie.
- Baisse de l’acuité de l’œil sain.
- Bascule de fixation.
Dans ce cas , un traitement d’entretien est systématiquement instauré .
Cas d’échec relatif :
L’absence de récupération malgré un traitement bien conduit évoque :
- Une amblyopie fonctionnelle sévère avec fixation excentrique (témoignant de la profondeur des anomalies sensorielles)
- Une prise en charge tardive.
- Une amblyopie organique avec potentiel visuel limité
Il convient alors de discuter :
- Soit la poursuite du traitement, si l’acuité est suffisante pour une scolarité normale de l’enfant .
- Soit l’arrêt total du traitement si le bénéfice visuel est jugé insuffisant.
Effets indésirables :
- Irritation cutanée minime le plus souvent rarement modérée à sévère.
- Prévention : Alterner des pansements de tailles différentes pour que la partie collante ne soit pas toujours sur le même endroit de la peau, mouiller le pansement avant de le décoller, utiliser des émollients si nécessaire.
- L’amblyopie à bascule, définie comme une baisse de l’acuité de l’œil non amblyope en dessous de celle de l’œil amblyope ne doit pas être crainte ; pour certains auteurs, il s’agit même de l’objectif du traitement (témoin de la plasticité du système visuel, de l’observance du traitement) mais est totalement exceptionnellement irréversible et se rencontrerait plus chez le petit enfant (avant l’âge d’un an).
- Impact social
CAS PARTICULIERS
AMBLYOPIE PAR ANISOMÉTROPIE FAIBLE (= 1,5 D) :
Dans ce cas, le statut binoculaire est un bon facteur pronostique de récupération de l’amblyopie .
L’occlusion totale est proscrite, car elle perturberait la vision binoculaire et entrainer l’apparition d’un réel strabisme.
Une occlusion partielle (quelques heures par jour) ou une pénalisation légère est alors préférable.
GRAND ENFANT :
Plus l’enfant est grand, plus le traitement doit être prolongé et intensif , mais il est moins souvent accepté à cause de la scolarité.
En cas d’amblyopie modérée : commencer dans ces cas par une occlusion maximale en dehors de l’école (le soir après la classe, toute la journée le mercredi et le week-end), à adapter en fonction des cas.
En cas d’amblyopie sévère : si l’enfant est grand, la seule solution efficace est souvent de commencer une occlusion totale pendant des vacances scolaires.
AVANT L’ÂGE D’UN AN :
Il est classique de ne pas débuter d’occlusion totale avant l’âge d’un an, en raison de la plasticité du système visuel à cet âge, du risque d’amblyopie à bascule.
Le principe est d’une heure d’occlusion par jour et par année d’âge (par exemple, à six mois : six heures d’occlusion par jour pendant les heures d’éveil).
TROUBLES NEUROLOGIQUES ASSOCIÉS :
En cas de trouble neurologique (retard psychomoteur, pathologie neurologique), l’amblyopie doit être traitée de la même manière .
Si le traitement empêche le développement de l’enfant, la poursuite, l’adaptation ou l’arrêt du traitement devrait être prise collégialement avec les autres intervenants de rééducation (orthophonistes, ergothérapeutes, psychomotriciens, etc.).
Phase d’entretien :
Le traitement d’entretien se poursuit pendant au moins deux ans , souvent jusqu’à l’âge de neuf à dix ans, soit une durée totale minimale de 5 ans.
PÉNALISATIONS OPTIQUES POSITIVES DE LOIN OU SURCORRECTIONS OPTIQUES :
Les pénalisations optiques positives peuvent être unilatérales ou bilatérales :
Unilatérales :
Surcorrection optique de 3D en moyenne sur l’œil non amblyope et correction optique totale (COT) obtenue après cycloplégie sur l’œil amblyope.
L’œil dominant voit de près et l’œil amblyope de loin. L’obtention de cette balance spatiale lors des consultations de suivi témoigne de l’efficacité du traitement.
Bilatérales :
Placées alternativement devant un œil puis devant l’autre. Deux paires de lunettes sont nécessaires ; une avec la surcorrection optique associée à la correction optique totale pour le verre correcteur droit et la correction optique totale seule pour le verre gauche, l’autre paire avec la correction optique totale seule sur le verre droit et la surcorrection optique associée à la correction optique totale pour le verre gauche.
Elle a pour but de maintenir une isoacuité spontanée ou acquise et d’éviter une bascule d’amblyopie. La pénalisation sera portée soit de façon symétrique en changeant d’œil fixant de loin chaque jour, ou de façon asymétrique, un jour sur deux ou un jour contre plusieurs jours en fonction du degré d’amblyopie initiale. Cette dernière méthode a l’avantage d’éviter les contrôles trop fréquents.
Le traitement par pénalisation sera maintenu jusqu’à obtention durable de l’isoacuité et le contrôle de la dominance. Si la dominance reste manifeste ou si l’amblyopie initiale était profonde, la pénalisation sera plutôt effectuée sur le mode monoculaire. En cas de bon équilibre, nous choisirons plutôt une pénalisation alternée.

OCCLUSION SUR VERRE :
L’occlusion sur verre peut être un relais après l’occlusion sur peau lorsque l’isoacuité est obtenue.
Il faudra réaliser une alternance d’occlusion, selon la profondeur de l’amblyopie initiale, avec une occlusion de l’œil non amblyope plus longue que l’occlusion de l’œil initialement amblyope ; puis, le rythme de l’alternance pourra être changé en fonction des progrès visuels et surtout de la stabilité de l’acuité visuelle de l’œil initialement amblyope, pour arriver à une alternance un jour/un jour.
Elle est réalisée avec un film sparadrap transparent occlusif .
Ce traitement sera inefficace si l’enfant regarde par-dessus ses verres correcteurs : l’adaptation parfaite de la monture lunettes est primordiale et doit être vérifiée.
Ce film plastique peut être posé chaque jour par les parents en réalisant ainsi l’alternance, en nettoyant alors le verre avec de l’alcool à 70°. Sinon, il faut prescrire deux paires de lunettes avec la correction optique totale et le filtre opaque sur un verre différent pour chaque monture.
Ce traitement par occlusion sur verre sera préconisé dans les cas d’amblyopies profondes ou moyennes initialement anisométropiques et/ou en cas d’hypermétropie forte.
FILTRES RYSER, OU FILTRES PRÉCALIBRÉS
Les filtres calibrés sont posés sur le verre de l’œil non amblyope. L’œil pénalisé doit voir entre 2/10 et 4/10 de moins que l’œil initialement amblyope pour rendre ce dernier fixateur.
Avantages :Bonne tolérance esthétique, cout modéré et maintien de la vision binoculaire dans les anisométropies faibles.
Ce traitement sera préconisé dans les cas d’amblyopies moyennes ou légères initialement, avec une correspondance rétinienne normale. Ce traitement sera à poursuivre aussi longtemps que nécessaire.
Les limites des filtres sont l’insuffisance d’efficacité si l’œil non amblyope reste fixateur (il faut alors augmenter la puissance du Ryser) ou l’inefficacité si l’enfant regarde par-dessus ses lunettes. Il faut alors revoir la forme des lunettes et savoir passer à nouveau à l’occlusion sur peau si nécessaire.
Surveillance :
Critères de surveillance :
Acuité visuelle : suivi de l’évolution de l’œil amblyope et de l’œil sain, avec mesure régulière de l’iso-acuité.
Fixation et dominance oculaire : observation des éventuelles bascules d’acuité ou de fixation.
Observance du traitement : vérification de la régularité de l’occlusion, de l’utilisation des lunettes ou des filtres.
Effets secondaires : irritations cutanées, difficultés sociales ou scolaires liées au port du pansement ou à la pénalisation.
Développement binoculaire : surveillance du maintien ou de l’acquisition de la stéréopsie, selon le type d’amblyopie.
Rythme de surveillance :
Phase initiale (attaque) : contrôle toutes les 2 à 4 semaines, selon la sévérité de l’amblyopie et l’âge de l’enfant.
Phase d’entretien : contrôle toutes les 6 à 12 semaines, puis espacements progressifs si l’iso-acuité et la stabilité sont obtenues.
Cas particuliers : les enfants très jeunes ou présentant des troubles neurologiques peuvent nécessiter un suivi plus rapproché.
Pronostic
Facteurs favorables :
- Début précoce du traitement.
- Bonne observance de l’occlusion ou de la pénalisation.
- Amblyopie légère à modérée.
- Absence d’atteinte organique majeure de l’œil.
Facteurs défavorables :
- Diagnostic tardif ou traitement tardif.
- Amblyopie sévère ou profonde.
- Anomalies organiques limitant le potentiel visuel.
- Troubles neurologiques associés.
Facteurs de mauvaise observance :
- Pauvreté, catégories socioprofessionnelles défavorisées.
- Mauvaise compréhension des objectifs du traitement ou son application.
- Absence de progrès sous traitement.
- Amblyopie anisométropique modérée ou inversement, amblyopie strabique et/ou profonde.
- Enfants très jeunes ou très âgés.
Médecine sociale :
Impact psycho-socio-professionnel :
- Psychologique : sentiment de frustration ou de différence chez l’enfant, parfois anxiété liée au port du pansement ou des lunettes.
- Social : difficultés d’intégration, limitation dans certains sports ou activités nécessitant une bonne vision binoculaire.
- Professionnel : chez l’adolescent ou l’adulte, certaines professions nécessitant une vision parfaite (pilote, conducteur professionnel, certaines tâches industrielles) peuvent être limitées.
Aspect médico-légal :
L’amblyopie peut être prise en compte dans les évaluations d’incapacité visuelle ou de handicap.
Les certificats médicaux doivent préciser le type et la sévérité de l’amblyopie, l’âge de dépistage et le traitement suivi.
Chez les candidats à certaines professions réglementées nécessitant une acuité visuelle optimale, la présence d’une amblyopie peut influencer l’aptitude professionnelle et les conditions d’admission.
Prévention et programme de santé :
Dépistage précoce : recommandé dès la petite enfance (avant 3 ans) pour détecter strabisme, anisométropie et autres facteurs de risque.
Éducation des parents et des enseignants : sensibilisation à l’importance du suivi et de l’observance du traitement.
Programmes de santé publique : campagnes de dépistage visuel en crèches, écoles maternelles et primaires.


Conclusion :
Cause fréquente de malvoyance chez l’enfant, pouvant entraîner des déficits visuels durables si non traitée.
Importance du diagnostic précoce et de la prise en charge rapide, soulignant l’intérêt du dépistage préscolaire et scolaire systématique.
Traitement long et exigeant, nécessitant l’implication active et régulière de l’enfant et de sa famille pour obtenir une récupération optimale.
Points à retenir :
🔍 L’amblyopie est une cécité corticale fonctionnelle, réversible uniquement si elle est traitée précocement.La période critique du développement visuel s’étend jusqu’à 6–8 ans.
🔬 Les trois grandes causes sont : l’anisométropie, le strabisme, et la privation visuelle.
🔢 Le diagnostic repose sur la comparaison des acuités visuelles après réfraction sous cycloplégie.
📏 Une différence d’au moins deux lignes d’acuité entre les deux yeux signe une amblyopie.
👶 Le dépistage précoce est capital ,pour éviter une perte visuelle définitive.
🎯 Urgence fonctionnelle : chaque mois compte pour préserver la vision.
👓 La correction optique complète est toujours la première étape du traitement.
🚫 L’occlusion de l’œil sain est le traitement de référence de l’amblyopie unilatérale.
💧 La pénalisation optique ou pharmacologique (atropine) est une alternative utile dans certains cas.
🔄 Une surveillance rapprochée est indispensable pour éviter la surcorrection et l’amblyopie à bascule.
📊 L’observance du traitement conditionne directement le pronostic visuel.
👪Rôle des parents : essentiel pour assurer l’observance du traitement (occlusion, lunettes, filtres) et motiver l’enfant.
🔮 Plus l’enfant est jeune au moment du traitement, meilleur est le pronostic.
⚖️ L’amblyopie non traitée limite la vision binoculaire et la stéréopsie avec répercussions scolaires et professionnelles.
