| RMO_CoursŒil et Sclérose en Plaque « SEP » |
Houissa Jenaina ; Sekhsoukh.R
Université Mohammed Premier d’Oujda, Faculté de médecine et de pharmacie d’Oujda ; CHU Mohammed VI d’Oujda, Maroc ; Laboratoire d’Oto-Neuro-Ophtalmologie LRONO ; Reçu Le 27/10/2025 ; Accepté Le 08/11/2025 ; Disponible Sur Internet Le 09/11/2025 ; Doi
Sommaire
Généralités : …………………………………………………………………….
Introduction …………………………………………………………………….
Définition…………………………………………………………………
Intérêt …………………………………………………………………….
Épidémiologie…………………………………………………………………….
Physiopathologie ………………………………………………………………
Diagnostic …………………………………………………………………….
Diagnostic positif « tableau clinique » …………………………………………
Manifestations générales ………………………………………………
Manifestations ophtalmologiques………………………………………
Examens paracliniques………………………………………………………………
Diagnostic différentiel………………………………………………………….
Traitement …………………………………………………………………….
But …………………………………………………………………….
Moyens …………………………………………………………………….
Indication …………………………………………………………………….
Surveillance …………………………………………………………………….
Critères de surveillance…………………………………………………………
Rythme de surveillance…………………………………………………………
Pronostic …………………………………………………………………….
Médecine sociale …………………………………………………………………….
Impact psycho-socio-professionnel……………………………………………
Aspect médico-légal ………………………………………………………………
Prévention et programme de santé………………………………………………
Conclusion …………………………………………………………………….
Annexes …………………………………………………………………….
Arbre décisionnel…………………………………………………………………
Algorithme diagnostique/ thérapeutique………………………………………
Points importants/ à retenir……………………………………………………
GENERALITES
Introduction
Définition
La sclérose en plaques (SEP) est une maladie inflammatoire auto-immune, chronique du système nerveux central (SNC), caractérisée par une démyélinisation et une neurodégénérescence progressive de la substance blanche en périventriculaire.
Elle constitue la cause la plus fréquente de handicap neurologique acquis chez l’adulte jeune. Parmi ses multiples manifestations, l’atteinte visuelle occupe une place particulière : elle peut être révélatrice, accompagner les poussées, ou marquer l’évolution de la maladie.
L’œil et la voie visuelle représentent ainsi une véritable fenêtre sur la physiopathologie de la SEP, mais aussi un outil précieux pour le suivi et l’évaluation thérapeutique.
Intérêt
L’étude des atteintes visuelles dans la sclérose en plaques, et notamment de la névrite optique rétrobulbaire, constitue un volet essentiel de la formation en neuro-ophtalmologie, tant pour le diagnostic que pour le suivi évolutif des patients.
Épidémiologie
La SEP touche environ 2,5 millions de personnes dans le monde, avec une prédominance féminine (ratio ≈ 3 :1) et un début typique entre 20 et 40 ans.
- La névrite optique (NO) est inaugurale dans 20 à 30 % des cas.
- Au cours de la maladie, près de 70 % des patients présenteront une atteinte visuelle, qu’elle soit symptomatique (NO, diplopie) ou subclinique (anomalies sur OCT ou VEP).
- Les troubles visuels ont un impact direct sur la qualité de vie, la mobilité, et les performances cognitives
Physiopathologie
La SEP est caractérisée par une inflammation auto-immune entraînant :
- Démyélinisation : perte de la gaine de myéline, ralentissant la conduction nerveuse.
- Atteinte axonale secondaire : dégénérescence irréversible des fibres.
- Gliose : cicatrisation par prolifération astrocytaire.
Dans la voie optique, cela se traduit par :
- Des anomalies de conduction (latence augmentée du P100 aux potentiels évoqués visuels, PEV).
- Un amincissement progressif des couches rétiniennes (RNFL et GCIPL) objectivé par OCT, y compris chez les yeux sans antécédent de NO.
- Des corrélations fortes entre paramètres visuels (OCT, PEV) et sévérité globale de la maladie.
DIAGNOSTIC
Manifestations générales
Neurologique, à la recherche d’autres manifestation de la SEP.
- Troubles moteurs : mono/hémi parésie ; hémi/para ou tétraplégie
- Troubles sensitifs : paresthésies ; névralgies du V
- Syndrome cérébelleux / vestibulaire, troubles psychique / sphinctériens
Manifestations ophtalmologiques
a- Névrite optique rétrobulbaire (NORB)
Pouvant être responsable de NOA inflammatoire,
- Symptômes : baisse visuelle subaiguë, typiquement unilatérale, brutale et rapidement progressive (heures à jours), douleur à la mobilisation du globe, dyschromatopsie, photophobie, phosphènes majorés par les mouvements oculaires, diplopie …
- Signes : déficit afférent pupillaire relatif (DPAR) signe de Marcus Gunn, fond d’œil normal dans 2/3 des cas (NO rétrobulbaire).
Papille souvent d’aspect normale (Le malade ne voit rien, l’ophtalmologiste non plus)
Parfois pâleur papillaire sectorielle souvent temporale.
Atrophie optique au stade tardif de la maladie.
- Évolution : récupération spontanée en semaines, souvent incomplète (diminution du contraste, séquelles de vision des couleurs).
b- Troubles oculomoteurs :
- Ophtalmologie internucléaire : par atteinte de la bandelette de substance blanche postérieure unissant le noyau du III et le noyau du IV déficit d’adduction d’un œil et nystagmus en abduction de l’œil controlatéral, avec convergence normale.
- Atteintes des nerfs oculomoteurs : paralysie du III et VI : parfois transitoires.
c- Atteinte inflammatoires :
- Uvéite bilatérale : antérieure (bilatérale granulomateuse synéchiante), intermédiaire+++ (perception de corps flottants sur œil blanc indolore ; œufs de fourmi ou banquises au niveau de la pars plana ; postérieure (périphlébite)
- Périphlébites rétiniennes décrites comme marqueurs inflammatoires.
- Amincissement rétinien objectivable même sans antécédent clinique, reflet d’une neurodégénérescence diffuse.
Examens paracliniques
- Ophtalmologiques :
- PEV : très altéré au stade aigue, augmentation de la latence de l’onde P100 et diminution de son amplitude (en cas de SEP).
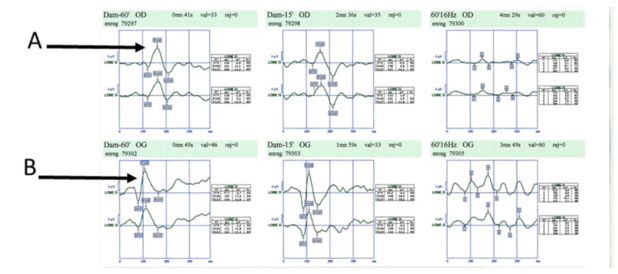
Latence de l’onde P100 augmentée à droite (A) par rapport à la gauche (B)
- CV de GOLDMAN : tous les déficits peuvent être observés, diffus ou localisés (central, caeco-central),
- CV 24-2 : Surtout scotome central, élargissement de la tache aveugle.
- Vision des couleurs : dyschromatopsie rouge-vert.
- Sensibilité au contraste : altérée.
- OCT : souvent un discret épaississement de la couche RNFL péri papillaires.
- Angiographie à la fluorescéine : réalisée uniquement en cas de FO anormal.
- IRM orbito-cérébrale : SYSTEMATIQUE
- Permet de visualiser l’hypersignal sur le NO.
- Peut mettre en évidence des plaques de démyélinisation en faveur d’une SEP (normale au début) : des Lésions disséminées d’âge différent+++ ; hypersignal de la substance blanche en T2 en périventriculaires, prenant le gadolinium en séquence T1 si plaques actives.
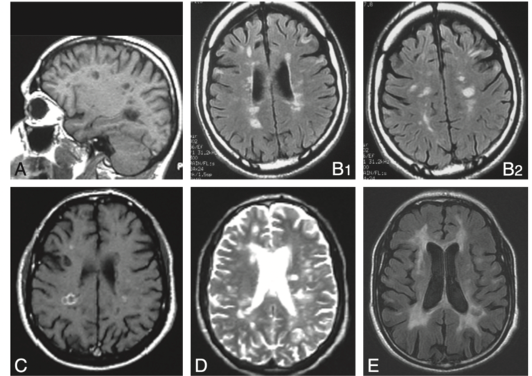
IRM cérébrale multimodale chez un patient atteint de sclérose en plaques.
(A) Séquence T1 pondérée sagittale : lésions hypo intenses chroniques (« trous noirs »).
(B1, B2) Séquences axiales FLAIR : multiples hyper signaux de la substance blanche péri ventriculaire et juxta corticale, en disposition radiaire dite en « doigts de Dawson ».
(C) Séquence T1 pondérée axiale après injection de gadolinium : lésion avec rehaussement annulaire incomplet, témoin d’une activité inflammatoire en cours.
(D) Séquence T2 pondérée axiale : hyper signaux multiples disséminés dans la substance blanche profonde.
(E) Séquence axiale FLAIR : lésions péri ventriculaires bilatérales confirmant la dissémination spatiale caractéristique.
- Bilans biologiques :
- Ponction lombaire : inflammation du LCR avec hypercytose modérée : 30 éléments/ml, hyper-protéinorachie modérée, hyper-lymphocytose et synthèse locale d’IgG avec présence de bandes oligoclonales en électrophorèse de protides (en faveur d’une SEP).
- Bilan systématique normal : VS+CRP, IDR à la tuberculine, radio thorax, ECA, VDRL-TPHA, facteurs antinucléaires.
Diagnostics différentiels
Les diagnostics différentiels majeurs à éliminer en premier lieu devant une NORB typique sont :
- Neuromyélite optique (anti-AQP4)
- Atteinte anti-MOG
- Causes infectieuses (syphilis, Lyme, tuberculose)
- Causes auto-immunes (sarcoïdose, lupus)
- Causes toxiques (éthambutol, alcool-tabac)
- Causes compressives (tumeur du nerf optique)
Traitement
But :
La prise en charge de la sclérose en plaques et de la névrite optique vise à :
- Accélérer la récupération visuelle au cours des poussées aiguës ;
- Prévenir la survenue ou la progression de la maladie démyélinisante ;
- Limiter les séquelles visuelles et améliorer la qualité de vie fonctionnelle des patients.
Moyens :
- Phase aiguë : administration de corticoïdes intraveineux (méthylprednisolone 1 g/j pendant 3 jours) permettant d’accélérer la récupération visuelle, suivie d’un relais oral par prednisone (1 mg/kg/j pendant 10 jours avec décroissance sur 4 jours).
- En cas de formes atypiques ou récidivantes, un bilan étiologique est indiqué pour rechercher une neuromyélite optique (anti-AQP4) ou une atteinte MOGAD (anticorps anti-MOG).
- Traitement de fond instauré par les neurologues : interférons, anti-CD20, modulateurs des récepteurs de la sphingosine-1-phosphate, etc., afin de réduire les poussées et la progression de la SEP.
L’ophtalmologue assure le suivi visuel et la détection précoce des complications.
À noter : l’interféron β1a devait être instauré précocement après un épisode de névrite optique idiopathique avec IRM anormale pour réduire le risque de survenue de SEP. - Rééducation et aides visuelles : rééducation orthoptique en cas de diplopie, aides optiques pour basse vision, et prismes pour compenser un désalignement oculaire.
Indications :
- Névrite optique aiguë typique ou associée à une SEP confirmée.
- Formes récidivantes ou sévères nécessitant un bilan à la recherche de NMOSD ou MOGAD.
- Rééducation indiquée en cas de récupération visuelle incomplète, diplopie ou troubles binoculaires persistants.
Surveillance
Critères de surveillance
- Le suivi repose sur une approche multidisciplinaire associant neurologues et ophtalmologistes.
- L’OCT (tomographie en cohérence optique) et les PEV (potentiels évoqués visuels) constituent des biomarqueurs essentiels de l’évolution structurelle et fonctionnelle.
- L’évaluation clinique régulière de l’acuité visuelle, du champ visuel et du fond d’œil permet de détecter précocement une atrophie optique ou une nouvelle atteinte.
Rythme de surveillance
- Suivi rapproché initialement après l’épisode aigu (1 à 3 mois), puis espacé selon l’évolution clinique et les recommandations neurologiques.
- Contrôle visuel et OCT à chaque consultation, en parallèle du suivi neurologique du traitement de fond.
Pronostic
- La récupération visuelle est généralement spontanée, progressive et satisfaisante après un premier épisode de névrite optique.
- Des séquelles visuelles (baisse de sensibilité au contraste, troubles de la vision des couleurs, amincissement des fibres optiques) peuvent toutefois persister.
- Le risque d’atrophie optique secondaire justifie une surveillance prolongée.
- La survenue d’une névrite optique bilatérale ou récidivante doit faire envisager d’autres diagnostics, notamment NMOSD (neuromyélite optique) ou MOGAD (atteinte associée aux anticorps anti-MOG).
Médecine sociale
Impact psycho-socio-professionnel
La SEP est une maladie chronique, imprévisible et souvent invalidante, entraînant un retentissement psychologique majeur : anxiété, dépression, perte de confiance, sentiment d’incertitude vis-à-vis de l’avenir.
L’atteinte visuelle (baisse d’acuité, troubles des contrastes, vision fluctuante) accentue la gêne fonctionnelle, limitant la lecture, la conduite, le travail sur écran et certaines activités quotidiennes.
Conséquences sociales et professionnelles : difficultés de maintien dans l’emploi, réorientation professionnelle, besoin d’aménagement de poste ou de reconnaissance du statut de travailleur handicapé.
Importance du soutien psychologique et de la prise en charge pluridisciplinaire (ophtalmologue, neurologue, psychologue, ergothérapeute, orthoptiste).
Aspect médico-légal
La SEP, en particulier lorsqu’elle s’accompagne d’une atteinte visuelle, peut justifier :
- Une reconnaissance de handicap visuel (selon le degré d’atteinte fonctionnelle) ;
- Une allocation ou pension d’invalidité, si l’atteinte compromet l’activité professionnelle ;
- Une adaptation du poste de travail (temps partiel thérapeutique, ergonomie visuelle).
L’évaluation du handicap repose sur la baisse d’acuité visuelle, le champ visuel, et l’impact fonctionnel global.
En cas de séquelles visuelles sévères, le patient peut être éligible à une carte mobilité inclusion ou à des aides sociales spécifiques.
Prévention et programme de santé
Prévention primaire : il n’existe pas de prévention spécifique de la SEP, mais la réduction des facteurs de risque environnementaux (tabac, carence en vitamine D) est encouragée.
Prévention secondaire : diagnostic précoce et traitement rapide des névrites optiques afin de limiter les séquelles visuelles et retarder la progression vers une SEP déclarée.
Prévention tertiaire : maintien de la fonction visuelle et de l’autonomie par :
- Un suivi régulier ophtalmologique et neurologique,
- La rééducation visuelle adaptée,
- L’accès à des aides visuelles et un accompagnement socio-professionnel.
Programmes de santé publique : sensibilisation à la SEP, amélioration du dépistage des atteintes visuelles, coordination entre neurologues et ophtalmologistes, et accompagnement des patients dans les réseaux de soins chroniques.
Conclusion
La sclérose en plaques est une maladie inflammatoire démyélinisante du système nerveux central dont l’œil représente un site privilégié de manifestation. La névrite optique en constitue la forme la plus typique, mais les atteintes visuelles incluent aussi des troubles oculomoteurs et des altérations rétiniennes subcliniques. Les explorations modernes — IRM, potentiels évoqués visuels et tomographie en cohérence optique — permettent de détecter et de quantifier la démyélinisation et la perte axonale. Ces biomarqueurs visuels sont corrélés à l’évolution neurologique et renforcent la place de l’ophtalmologie dans le diagnostic, le suivi et la recherche thérapeutique en SEP.
Annexes
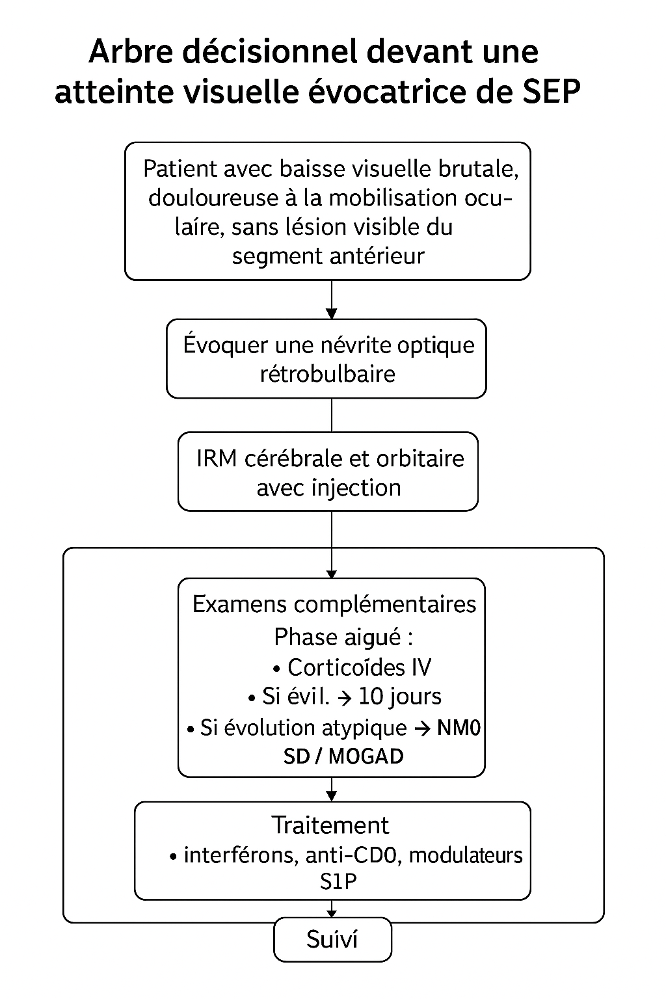
Algorithme diagnostique
– Diagnostic de la NORB = bilan ophtalmo (6) :
PEV + CV+ vision des couleurs +sensibilité aux contrastes + OCT + AGF.
– Diagnostic de SEP =
IRM orbito cérébral + PL + Bilan négatif (inflammatoire + IDR +VDRL/TPHA +Radio thorax+ ECA+ calcémie et calciurie + facteurs anti nucléaires (NORB dit auto immune)
Algorithme thérapeutique
Objectif : guider la prise en charge selon le contexte clinique.
Algorithme :
Phase aiguë :
→ Névrite optique typique ➜
→ Corticoïdes IV (méthylprednisolone 1 g/j × 3 jours) → relais oral 10 jours
→ Suivi neurologique et ophtalmologique rapproché
Si évolution atypique (bilatérale, sévère, récidivante) ➜
→ Rechercher NMOSD / MOGAD → adapter traitement spécifique (immunosuppresseurs type rituximab, azathioprine, etc.)
Traitement de fond SEP :
→ Initié par le neurologue (interférons, anti-CD20, modulateurs S1P)
→ Objectif : réduire les poussées et ralentir la progression
→ Suivi visuel systématique par OCT + PEV
Rééducation et prévention :
→ Rééducation orthoptique, aides optiques, soutien psychologique
→ Prévention des complications visuelles et suivi fonctionnel à long terme
Points importants/ à retenir
La SEP est la cause la plus fréquente de névrite optique rétrobulbaire (NORB) chez l’adulte jeune.
La NORB : baisse visuelle brutale, douleur oculaire, dyschromatopsie, scotome central.
L’IRM orbito-cérébrale confirme la démyélinisation et oriente le diagnostic.
Le traitement repose sur les corticoïdes IV (bolus de méthylprednisolone).
Le pronostic visuel est souvent bon après un premier épisode.
En cas de formes bilatérales ou récidivantes, penser à NMOSD ou MOGAD.
Le suivi OCT et PEV permet d’évaluer les séquelles et la progression.
Collaboration neuro-ophtalmologique indispensable pour le suivi et la prévention.
